Tiefe Venenthrombose
Bei einer frischen tiefen Bein- oder Beckenvenenthrombose (TVT) sind die Leit- und Muskelvenen partiell oder vollständig thrombosiert. Diese Thromben neigen zur Apposition und Lungenembolie. Sie können sich spontan auflösen (selten) oder bindegewebig organisieren, so dass die Venenklappen zerstört werden und eine chronisch-venöse Insuffizienz entsteht. Um die Folgen einer TVT abzuschwächen, muss die TVT früh diagnostiziert und therapiert werden. Am Besten ist natürlich die Vermeidung durch eine adäquate Prophylaxe.
Epidemiologie
Die jährliche Inzidenz tiefer Venenthrombosen nimmt mit dem Alter von fünf auf 500 Fälle pro 100 000 zu. Davon erleidet ungefähr ein Drittel eine Lungenembolie. Da sich nur 50 % aller TVT klinisch bemerkbar machen, ist die Dunkelziffer hoch. Ungefähr die Hälfte der TVT sind idiopathisch und einige hereditär bedingt. Durch die Prophylaxe kann das Risiko einer TVT zwar effektiv vermindert, aber nicht vollständig beseitigt werden. Selbst bei indizierter und korrekt durchgeführter Thromboseprophylaxe sollte bei klinischen Hinweisen immer an eine TVT gedacht werden, insbesondere wenn der Patient einen ungewöhnlichen postoperativen Verlauf zeigt.
Risiko
Das Risiko, eine tiefe Beinvenenthrombose zu erleiden, hängt vom dispositionellen und expositionellen Risiko ab. Zu den wichtigsten dispositionellen Risikofaktoren gehören besonders eine positive Thromboseanamnese, thrombophile Hämostasedefekte und Malignome. Das expositionelle Risiko richtet sich nach der Schwere des operativen Eingriffes. Unter Berücksichtigung der dispositionellen und expositionellen Risiken wird das gesamte Risiko in drei Gruppen eingeteilt: in ein niedriges, mittleres und hohes Risiko. Patienten mit einem niedrigen Risiko werden selten im Krankenhaus behandelt, weil es sich um gesunde Patienten mit relativ kleinem Trauma und oberflächlichem operativen Eingriff handelt. Fast alle stationär behandelten Patienten haben ein mittleres oder hohes Risiko. Ein hohes Risiko liegt bei hohem dispositionellen Risiko oder großem operativen Eingriff vor.
Dispositionelle Risikofaktoren für eine venöse Thromboembolie
| Thrombophilie – venöse Thromboembolie in der Anamnese |
| angeborene oder erworbene Defekte (Antithrombin-, Protein C- oder Protein-S-Mangel, APC-Resistenz, Antiphospholipid-Syndrom) |
| Malignome |
| Schwangerschaft |
| Alter >60 Jahre |
| Therapie mit Sexualhormonen |
| Chronisch-venöse Insuffizienz |
| Herzinsuffizienz |
| Nephrotisches Syndrom |
Klinik
Die klinischen Zeichen der TVT sind abhängig von der Lokalisation, der Dynamik und dem Ausmaß der Thrombose und nicht immer eindeutig zu interpretieren. Eine beginnende Thrombose ist klinisch nicht fassbar, weil in diesem frühen Stadium noch keine entzündliche, schmerzhafte Reaktion der Gefäßwand ausgelöst wurde und noch keine relevante venöse Abflussstörung entstanden ist. Allerdings ist zu diesem Zeitpunkt das Risiko einer Lungenembolie sehr groß, weil das Gerinnsel noch sehr locker und an der Wand nicht fest fixiert ist. Bei jeder schmerzhaften Schwellung, unspezifischen Schmerzen in Leiste, Wade oder Fuß, Schmerzen bei Dorsalflexion, bei Druck in der Wadenmuskulatur oder Kniekehle, Spannungsgefühl und Ödem sollte eine TVT vermutet werden. Die Spezifität der klinischen Zeichen ist zwar sehr hoch, aber die Sensitivität beträgt weniger als 20 %.
Diagnostik
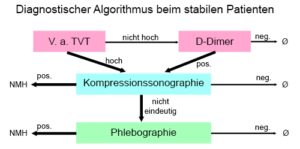
Die Anamnese und klinische Untersuchung sind nur richtungsweisend. Man wird durch die klinische Untersuchung häufiger verleitet, eine TVT zu vermuten, als sie tatsächlich besteht. Zum Ausschluss oder zur Sicherung einer TVT hat sich ein Algorithmus bewährt, der die Anamnese mit klinischer Untersuchung, die Bestimmung der D-Dimere und die Kompressionssonographie (KS) umfasst. Zunächst wird nach Erfassen der Risiken und der klinischen Untersuchung die Wahrscheinlichkeit einer TVT geschätzt. Ist die Wahrscheinlichkeit gering, dann werden die D-Dimere bestimmt, bei denen es sich um Spaltprodukte der Fibrinolyse handelt, die bei vielen Krankheitsbildern und postoperativen Zuständen nachweisbar sind. Ihre Aussagekraft liegt in der hohen Spezifität bzw. dem hohen negativen prädiktiven Vorhersagewert. Wenn die D-Dimere nicht erhöht sind, dann ist eine TVT extrem unwahrscheinlich. Sind sie dagegen erhöht, dann sollte sofort eine KS durchgeführt werden. Bei hoher Wahrscheinlichkeit auf eine TVT wird direkt eine KS veranlasst. Mit der KS kann heute mit sehr hoher Sensitivität und hoher Spezifität die TVT erkannt werden, so dass eine Phlebographie heute nur noch sehr selten erforderlich ist. Ist die KS negativ, dann ist die Wahrscheinlichkeit auf eine TVT sehr gering (0,1–1,6 %). Eine MR- oder CT-Phlebographie kann bei Verdacht auf einer Lungenembolie hilfreich sein.
Immer wenn der Verdacht auf eine TVT besteht, ist die Diagnostik nach folgendem Algorithmus zu komplettieren.
Therapie
Bei einer tiefen Beinvenenthrombose werden heute primär niedermolekulare Heparine empfohlen, z.B. Enoxaparin (Clexane®). Für Enoxaparin gilt, dass zweimal täglich 1 mg/kg KG s.c. gegeben werden, wobei die Höchstdosis von zweimal 100 mg nicht überschritten werden darf. Bei höherer Dosierung besteht erhebliche Blutungsgefahr. Bei NMH kann die Effektivität nicht durch Bestimmung der PTT kontrolliert werden. Wenn eine tiefe Beinvenenthrombose mit NMH behandelt wird, dann wird drei bis vier Stunden nach der Injektion am zweiten Behandlungstag die anti-Xa-Aktivität im Plasma gemessen. Der therapeutische Bereich liegt bei 0,4–0,8 IE/ml. Bei Bedarf ist die NMH-Dosis anzupassen. Wenn die Patienten NMH in dieser hohen Dosierung erhalten, dann sind sie nicht operationsfähig. Sollte eine Operation erforderlich werden, ist die Dosis zu halbieren. Unfraktioniertes Heparin wird bei hochgradiger Niereninsuffizienz oder nach gefäßrekonstruktiven Eingriffen bevorzugt. Die Gabe wird so gesteuert, dass die aktivierte partielle Thromboplastinzeit (APTT) ungefähr 60 Sekunden beträgt. Sind Heparine kontraindiziert, dann können Danaparoid oder Lepirudin appliziert werden. Bei jungen Patienten sollte einer Lysetherapie erwogen werden.
Sekundärprophylaxe
Um den Patienten vor weiteren TVTs zu schützen, wird in der Regel eine Sekundärprophylaxe mit Vitamin K-Antagonisten eingeleitet, wenn keine Kontraindikationen gegen die Antikoagulation bestehen. Die Antikoagulation sollte eine International Normalized Ratio (INR) von 2-3 erreichen. Dabei sind besonders die Kontraindikationen und schwerwiegenden Nebenwirkungen zu beachten. Im therapeutischen Bereich ist mit ein bis drei schweren Blutungen auf 100 Patientenjahre zu rechnen. In einigen Fällen kann die Gabe von NMH indiziert sein, um das Blutungsrisiko zu vermindern. Die Dauer der Prophylaxe hängt von der Genese, den Risikofaktoren und der Anzahl abgelaufener TVTs ab.
Supportive Therapie
Alle Patienten mit einer TVT sollten Kompressionsverbände erhalten, weil dadurch die Inzidenz postthrombotischer Syndrome deutlich vermindert wird. Ein Wadenkompressionsstrumpf der Kompressionsklasse II ist hinreichend. Nach sechs Monaten sollte der venöse Rückstrom und die Ödemneigung erneut beurteilt werden. Eine Immobilisierung ist nicht erforderlich. Die Mobilisation des Patienten sollte unbedingt gefördert werden. Neben der üblichen Bewegung sollte ein „kontrolliertes Gehen“ angeordnet werden, bei dem der Patient dreimal täglich 20 bis 30 Minuten spazieren geht. Cava-Filter werden heute nur noch in ausgewählten Fällen eingelegt.