Narbenhernie
Narbenhernien sind Spätfolgen einer Laparotomie und leider nicht immer vermeidbar. Viele treten klinisch erst nach Jahren in Erscheinung.
Klinik
Große Hernien sind meistens asymptomatisch und werden durch eine zunehmende Schwellung auffällig. Kleine Hernien neigen dagegen eher zur Inkarzeration, wobei sich bevorzugt Teile des Omentum majus oder seltener des Dünndarms einklemmen. Manchmal finden sich auch multiple kleine Hernien in einer längeren Narbe als Ausdruck einer Schädigung des gesamten Faszienskeletts in diesem Bereich. Bei der klinischen Untersuchung imponieren die meisten Hernien als reponible Vorwölbungen im Bereich der Narbe. Die auseinandergewichenen Faszien sind häufig gut palpabel.
Diagnostik
Bei sehr adipösen Bauchdecken und einem unklaren Befund kann die exakte Ausdehnung der Hernie und die Zusammensetzung der gesamten Bauchwand sonographisch spezifiziert werden. Vor einer geplanten Operation sollte abgeschätzt werden, ob eine Reposition des Bruchinhaltes und eine spannungsfreie Adaptation der Bauchwand gelingen kann oder nicht.
Operationsindikation
Grundsätzlich besteht bei allen Narbenhernien eine Operationsindikation, weil sich die Hernie im Laufe der Zeit vergrößert und eine spätere Versorgung zunehmend schwieriger wird. Von einer Operation sollte aber bei einem sehr hohen Operationsrisiko oder einer Peritonealkarzinose abgesehen werden. Bei jeder Einklemmung besteht immer eine absolut dringliche Operationsindikation.
Operation
Bei der operativen Korrektur der Narbenhernie werden die Narbe und Teile der Haut exzidiert. Da sich der Bruchsack mit Bruchinhalt direkt unter der Haut befinden kann, sollte bis zur eindeutigen Klärung der Situation vorsichtig in die Tiefe disseziert werden. Am Einfachsten werden der Bruchsack eröffnet und der Bruchinhalt in die Bauchhöhle verlagert, was bei einem relaxierten Patienten meistens problemlos gelingt. Danach werden bei kleinen Brüchen der Bruchsack reseziert und die stabilen Faszienränder dargestellt. Bei großen Fasziendefekten wird der Bruchsack nicht entfernt, weil er als dorsales Netzlager verwendet werden kann, wenn das Netz in Sublay-Technik implantiert werden soll.
Fasziendoppelung
Zur Reparation wäre zwar eine direkte Adaptation der Faszien wünschenswert, sie führt aber fast immer zu einer sehr hohen Wundspannung. Damit steigt das Risiko eines erneuten Hernienrezidives auf über 50 Prozent an. Selbst durch die früher propagierten Fasziendoppelungen wurden die Rezidive nicht wesentlich vermindert. Aus historischen Ergebnissen und neuen experimentellen Studien kann gefolgert werden, dass die Faszien nur dann mit einem nicht-resorbierbaren Nahtmaterial direkt zu nähen sind, wenn die Wundspannung nach der Naht sehr gering ist und das Gewebe von der Qualität fest genug erscheint, was selten der Fall ist. Fasziendoppelungen sind heute verlassen, weil sie im Vergleich zur einfachen Naht nicht besser sind, sondern die nachteilige Wundspannung nur noch erhöhen. Bei fast allen Hernien ist die Implantation eines Kunststoffnetzes angezeigt. Im Vergleich zur Netzimplantation steigt das Risiko eines Rezidivs um das Drei- bis Vierfache, wenn die Hernie nur mit einer Naht versorgt wird. Die früher beschriebenen Techniken der Entlastungsinzisionen, Sehneneinkerbungen oder sonstigen plastischen Rekonstruktionen sind nur selten bei monströsen Hernien angezeigt, um die Faszienränder zu adaptieren. Hier hat sich mittlerweile das aufwendige Separationsverfahren nach Ramirez durchgesetzt.
Netzimplantation
In der überwiegenden Mehrzahl der Patienten steht die Wunde unter Spannung, so dass ein nicht-resorbierbares Netz zur Unterstützung des Faszienskeletts eingelegt wird. Resorbierbare Netze eignen sich nicht für die Hernienreparation, weil die Bauchdecke nach der Resorption des Materials keine ausreichende Festigkeit aufweist. Während früher sehr feste (schwere) Netze aus reinem Polypropylen implantiert wurden, die zu einer festen Narbenplatte führten, sind heute verschiedene Materialien verfügbar, die manchmal aus resorbierbaren und nicht-resorbierbaren Teilen bestehen. Durch solche Mischungen wird eine ausreichende postoperative Haltekraft garantiert und zugleich der dauerhaft verbleibende Anteil des Materials deutlich vermindert. Ob sie aber z. B. einem „leichten“ reinen Polypropylennetz überlegen sind, ist weiterhin fraglich.
Alloplastisches Material
Jeder Chirurg, der alloplastisches Material verwendet, sollte wissen, dass das umgebende Gewebe auf alle Materialien mit einer larvierten chronischen Entzündung sowie Fibrosierung reagiert. Diese Reaktionen sind je nach Kompatibilität der verschiedenen Materialien unterschiedlich und ihre Langzeiteffekte nicht eindeutig vorhersehbar. Großporige leichtgewichtige Netze mit glatter Oberfläche heilen am Besten ein. Die histologisch nachweisbaren Veränderungen waren der Anlass, dass wiederholte Diskussionen darüber ausgelöst wurden, ob die Netze nicht langfristig Sarkome oder andere Malignome induzieren könnten. Bisher gibt es aber neben den histologischen Veränderungen keine eindeutigen klinischen Hinweise auf eine „maligne Potenz“. Die Zukunft wird erweisen müssen, welche Risiken tatsächlich von der Langzeitimplantation eines Netzes ausgehen. Ältere Netzarten mit hohem Gewicht und kleiner Progengröße tendierten zu chronischen Entzündungen, so dass die Implantate schrumpften. Neuere Untersuchungen beim Menschen offenbarten, dass die leichtgewichtigen Netzen sehr gut ohne jegliche Schrumpfungstendenz einheilen. Netze verkleinern sich wahrscheinlich nur dann, wenn sie durch eine Infektion nicht normal einheilen können. Es ist deshalb nicht erforderlich, dass die Netze die Naht weiter als 5 cm überlagern.
Sublay-/Inlay-/Onlay-Technik
Das Netz kann an drei Stellen platziert werden. Am Häufigsten wird es in der so genannten Sublay-Technik zwischen Muskulatur und Peritoneum/hintere Rektusscheide gelegt, weil der intraabdominelle Druck so zunächst auf das Netz und dann erst auf die Faszie wirkt. Eine Bedeckung des Kunststoffnetzes mit Peritoneum oder Omentum majus ist unbedingt empfehlenswert, weil ansonsten intraperitoneale Organe mit dem Netz verwachsen können und sogar intestinale Fisteln zu fürchten sind. Wenn solch ein Bedeckungsdefekt zu erwarten ist, dann sollte bei der Präparation der Bruchsack nicht entfernt, sondern als Material zur Bedeckung der Viszera verwendet werden. Nur wenige Chirurgen präferieren konsequent die Onlay-Technik, bei der das Netz zwischen Faszie und Subkutangewebe implantiert wird. Dieses Verfahren ist deutlich schneller zu realisieren als die Sublay-Implantation, weil die Schicht zwischen Faszie und subkutanem Fettgewebe leicht zu dissezieren ist. Man sollte aber berücksichtigen, dass dort zwei bradytrophe Schichten (Fett und Faszie) mit einem Netz zusammen heilen sollen. Außerdem können sehr starke Schmerzen auftreten, weil das Netz mit nicht-resorbierbaren Nahtmaterial auf der Faszie fixiert wird und dabei Nerven erfasst werden. Persistierende Serome sind hierbei nicht ungewöhnlich. Sie sollten unter streng aseptischen Kautelen entlastet werden. Eine Bauchbinde oder ähnliches wird für wenige Tage rezeptiert, damit auf die äußeren Schichten Druck ausgeübt wird und die Schichten (theoretisch) besser verkleben. Noch seltener als die Onlay-Technik wird die Inlay-Technik angewendet, in der das Netz nur in den Defekt eingenäht wird. Bei diesem Verfahren ist mit einer hohen Rezidivrate an den Nahtstellen zu rechnen, so dass es „aussichtslosen“ Fällen vorbehalten bleibt, die nicht anders versorgt werden können.
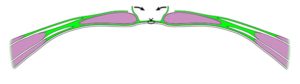
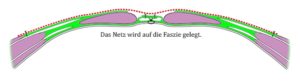
Onlay-Einlage des Netzes
Sublay-Technik
Die Sublay-Technik wird persönlich bei allen Hernien in der Mittellinie bevorzugt, weil das Netz hier leicht und unkompliziert auf die hintere Rektusscheide implantiert werden kann. Nach der Exzision der Narbe und der Präparation des Bruchsackes wird die gesamte hintere Rektusscheide freigelegt. Dabei wird immer die Bauchhöhle eröffnet und die Verwachsungen werden gelöst. Als erster rekonstruktiver Schritt werden das Peritoneum bzw. die hintere Rektusscheide mit einer fortlaufenden Naht verschlossen. Das Netz wird 3-5 cm überlappend zwischen Rektusmuskulatur und hinterer Rektusscheide eingelegt und mit wenigen Einzelknopfnähten fixiert, damit es beim Faszienverschluss nicht verrutschen kann. Das Netz sollte passend zurecht geschnitten werden, weil umgeschlagene Kanten schlecht einheilen und später Schmerzen hervorrufen könnten. Ein weite Überlappung des Netzes ist nicht vorteilhaft. Die Linea alba wird nach der Resektion bzw. Anfrischung der Faszienränder mit einer fortlaufenden Schlingennaht verschlossen. Auf eine subfasciale Drainage wird fast immer verzichtet, während ein subkutane Redon-Drainage regelhaft eingelegt wird. Eine perioperative Antibiotikabehandlung über 24 Stunden wird immer vorgenommen.
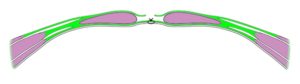

Sublay-Einlage des Netzes
Wahl des Operationsverfahrens
In ähnlicher Weise werden alle anderen Narbenhernien versorgt: Es wird immer in Sublay-Technik ein nicht-resorbierbares Netz implantiert, das die Inzision ausreichend weit überlappt. Wenn das Netz direkt auf die Viszera gelegt werden muss, dann wird von einigen Chirurgen ein resorbierbares Netz unter das nichtresorbierbare gelegt oder als teurere Alternative ein Netz gewählt, das einseitig mit einer Hyaluronidaseschicht bedeckt ist. Ob diese Schicht im Vergleich mit resorbierbaren Netzen weniger Probleme bietet, ist nicht geklärt. Sollten sich die tragendenden Faszienränder nicht gut adaptieren lassen, dann sollte eine langstreckige Entlastungsinzision der Externusaponeurose lateral der Rektusscheide erwogen werden, um das Netz in der Mittellinie mit einer tragenden Schicht zu bedecken. Dazu muss das subkutane Fettgewebe weit bis nach lateral auf der Faszie disseziert werden, was zu einer großen Wundfläche und späteren potentiellen Wundheilungsstörung führt. Diese Inzisionen des Externus vom thorakalen Ansatz bis fast zu Leistenband, die durch Ramirez besonders bekannt wurden, dürfen nicht durch den Internus fortgesetzt werden, weil zwischen Internus und Transversus die Gefäße und Nerven verlaufen. Bei vollständiger Inzision können die Faszienränder auf diese Weise noch einmal um etwa zwei Zentimeter pro Seite nach medial mobilisiert werden. Erscheint das gesamte Faszienskelett brüchig und wenig belastbar, könnte es noch zusätzlich durch ein Onlay-Netz verstärkt werden.
Quere Inzisionen
Quere Inzisionen sind schwierig zu versorgen, wenn sie lateral der Rektusscheide liegen und Netze in Sublay-Technik implantiert werden sollen. Im Unterbauch ist die Operation leichter, weil das Netz hier zwischen präperitonealem Fett und der Faszia transversalis eingelegt werden kann. Im Oberbauch ist das aber nicht möglich, denn hier kann das Peritoneum nicht von der Faszie präpariert werden. Als Netzlager wird hier die Schicht zwischen Externus und Internus gewählt. Die typischen queren Laparotomien reichen von der Mittelline weit in die schräge Bauchmuskulatur. Um ein gutes Netzlager zu gewinnen, wird zunächst die Rektusscheide freigelegt. Danach wird die laterale Schicht zwischen Internus und Externus dargestellt und im letzten Schritt die laterale Rektusscheide eröffnet, um das Netzlager zu komplettieren. Bei queren Hernien behelfen sich viele Operateure mit der Onlay-Technik, die deutlich leicht zu bewerkstelligen ist. Die Hernie wird dargestellt und die Faszienränder getrimmt. Nach dem Nahtverschluss wird ein Netz zwischen Faszie und subkutanem Fett implantiert. Das Netz kann mit resorbierbaren Fäden fixiert werden, weil es bereits nach einigen Tagen fixiert ist. Beim Knoten sind „Luftknoten“ eher günstiger, um keine Nerven „einzuknoten“.
Abdominelles Kompartment-Syndrom
Es ist dringend davor zu warnen, die Bauchdecke unter Spannung adaptieren zu wollen, auch wenn es intraoperativ bei einem relaxierten Patienten möglich erscheint. Wenn die Spannung sehr groß ist, dann steigt der intraabdominelle Druck nach dem Faszienverschluss rasch an und löst ein abdominelles Kompartment-Syndrom aus. Es führt zu denselben physiologischen Veränderungen wie ein Pneumoperitoneum: erhöhter Beatmungsdruck, verminderte Compliance und erhöhte Resistenz der Lunge, verminderter venöser Rückstrom, vermindertes Herzminutenvolumen, erhöhte kardiale Nachlast und Durchblutungsstörungen im Splanchnikusgebiet. Dieser Zustand sollte unbedingt vermieden werden, zumal viele Patienten bereits präoperativ kardiale oder pulmonale Risiken aufweisen.
Pneumoperitoneum
Um ein abdominelles Kompartment-Syndrom zu vermeiden, sollte bereits bei der präoperativen Untersuchung abgeschätzt werden, ob eine Reposition des Bruchinhaltes ohne große Schwierigkeit möglich ist. Wenn zu vermuten ist, dass die Bauchdecke aufgrund ihrer Eigenspannung zu stark kontrahiert ist und eine Reposition erschwert, dann kann vor der Versorgung der Narbenhernie ein Pneumoperitoneum angelegt werden. Dazu wird ein Katheter in die Peritonealhöhle implantiert, über den ein kontinuierliches Pneumoperitoneum mit Luft aufgebaut wird. Zu diesem Zweck wurde eine Vielzahl unterschiedlicher Kathetersysteme verwendet. Persönlich wird ein Portsystem bevorzugt, dessen Schlauch in die Bauchhöhle und dessen Reservoir subkutan auf den unteren Rippen implantiert wird. Transkutan wird dann nach zwei Wochen täglich so viel Luft implantiert, bis der Patient ein unangenehmes Ziehen verspürt. Nachdem das Pneumoperitoneum einmal etabliert wurde, beträgt die tägliche Luftinsufflation 500-800 ml und wird der klinischen Situation angepasst. Neben einem Spannungsgefühl und Schmerzen in den Schultern, sollte unbedingt auf die kardiale und pulmonale Funktion geachtet werden. Den Patienten wird empfohlen, sich für mindestens drei bis vier Stunden zu schonen und danach frei zu bewegen. Das Pneumoperitoneum wird für mindestens drei Wochen aufgebaut und dann bei ausreichender Distension der Narbenbruch korrigiert. Eine gute Thromboseprophylaxe ist unbedingt erforderlich. Die Vorteile eines Pneumoperitoneums sind nicht nur die Dehnung der Bauchwand, so dass der Bruchinhalt wieder in die Bauchhöhle verlagert werden kann, sondern auch das Ausdünnen von intraabdominellen Verwachsungen und eine Verbesserung der Zwerchfellfunktion, die die postoperativen pulmonalen Komplikationen reduzieren hilft. Mit dieser Methode können selbst monströse Hernien versorgt werden, ohne die Externusaponeurosen spalten zu müssen.
Laparoskopische Netzimplantation
Von einigen Chirurgen wird die laparoskopische Adhäsiolyse und Netzimplantation präferiert. Bei diesem Verfahren wird von einigen Operateuren der Fasziendefekt nicht disseziert und verschlossen, sondern lediglich ein Netz von innen auf die Bruchpforte gelegt und fixiert. Andere adaptieren dagegen den Fasziendefekt über eine „transkutane“ Naht. Bei beiden Verfahren sollte das Netz den Bruch unbedingt fünf Zentimeter überlappen. Zur Fixation werden Stapler oder Tacker eingesetzt, die zum Teil resorbierbar sind. Zusätzlich wird das Netz mit Nähten fixiert, die über kleine Stichinzisionen durch die gesamte Bauchdecke gelegt werden. Von einigen wird dazu ausschließlich Gore-Tex verwendet, das nur wenig Tendenz zeigt, mit den Viszera zu verkleben. Aber auch andere alloplastische Materialien werden implantiert, ohne dass das Risiko einer gefürchteten enteralen Fistel sehr hoch zu sein scheint. Ob sich dieses Verfahren als echte Alternative dauerhaft durchsetzen wird, ist noch nicht abzuschätzen. Persönlich wird die Rekonstruktion des Faszienskeletts bevorzugt.
Prognose
Eine Netzimplantation bedeutet nicht, dass es keine Rezidive gibt. In der Literatur werden nach Netzeinlage Rezidivquoten von null bis 24 Prozent beschrieben. Mit steigender Nachbeobachtungszeit erhöht sich die Rezidivquote. Sie steigt zunächst linear an, um dann bei ca. zehn bis 30 Prozent ein Plateau zu erreichen. Als wichtige Einflussgrößen auf die dauerhafte Heilungsquote gelten sicherlich ein ausreichend großes, überlappendes Netz und vollständige Exploration der gesamten Fasziendefekte bei der Reparation. Es ist nicht ausreichend, bei einer 30 Zentimeter cm langen Mittellinienlaparotomie mit einer drei Zentimeter durchmessenden Bruchlücke lediglich die Bruchlücke zu versorgen und ein zehn Zentimeter durchmessendes Netz zu implantieren. Persönlich wird immer die gesamte „durchlöcherte“ Wunde eröffnet und mit einem großen Netz versorgt.