Milz – Anatomie und Physiologie
Anatomie
 Die Milz wiegt ca. 150 g und ist durchschnittlich 4×8×12 cm3 groß. An der Milzkapsel setzen ligamentäre Befestigungen zum Magen (Lig. gastrosplenicum), Kolon (Lig. colosplenicum), Niere (Lig. splenorenale) und Zwerchfell (Lig. phrenicosplenicum) an, die bei zu starkem Zug die Kapsel einreißen. Die A. lienalis entspringt aus dem Truncus coeliacus, verläuft geschlängelt am Oberrand des Pankreas, wo sie durch mehrere kleine Arterien das Pankreas speist, und fächert sich in 4–8 Gefäße im Milzhilus auf. Die Endarterien der Milz versorgen jeweils nur ein Segment, ohne miteinander zu anastomosieren. Die kleinen Venen vereinigen sich im Hilus und drainieren sich über die V. lienalis, die hinter dem Pankreas verläuft und zugleich das Pankreas drainiert. Der Lymphabfluss folgt der A. lienalis.
Die Milz wiegt ca. 150 g und ist durchschnittlich 4×8×12 cm3 groß. An der Milzkapsel setzen ligamentäre Befestigungen zum Magen (Lig. gastrosplenicum), Kolon (Lig. colosplenicum), Niere (Lig. splenorenale) und Zwerchfell (Lig. phrenicosplenicum) an, die bei zu starkem Zug die Kapsel einreißen. Die A. lienalis entspringt aus dem Truncus coeliacus, verläuft geschlängelt am Oberrand des Pankreas, wo sie durch mehrere kleine Arterien das Pankreas speist, und fächert sich in 4–8 Gefäße im Milzhilus auf. Die Endarterien der Milz versorgen jeweils nur ein Segment, ohne miteinander zu anastomosieren. Die kleinen Venen vereinigen sich im Hilus und drainieren sich über die V. lienalis, die hinter dem Pankreas verläuft und zugleich das Pankreas drainiert. Der Lymphabfluss folgt der A. lienalis.
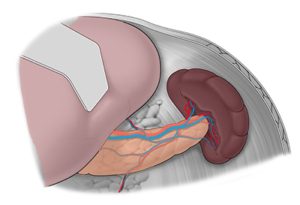
Anatomie der Milz
Physiologie
Die Funktion der Milz umfasst die Sequestration von alten bzw. pathologischen Zellen und die Unterstützung der Immunabwehr. Die Milz wird histologisch in die rote und weiße Pulpa und in die marginale Zone eingeteilt, die sich zwischen den beiden befindet. Die Milzarterien teilen sich in Endgefäße auf, die als Pulpagefäß zunächst die so genannte weiße Pulpa durchströmen, die zum lymphatischen System gehört. Um diese Blutgefäße befinden sich retikuläre Netzwerke mit sehr vielen B-Lymphozyten, die dem Knochenmark entstammen. Enthält das durchströmende Blut antigenes Material, dann transformieren sich die Lymphozyten und produzieren Antikörper. Die Gefäße teilen sich vielfach auf und münden dann als Pulpaarteriolen in den Milzsinus. Dieser Bereich wird rote Pulpa genannt. Die Kapillaren sind hier so eng, dass nur verformbare Zellen in den Milzsinus gelangen. Alle Zellen mit einer rigiden Wand oder rigidem Zellmaterial im Inneren werden sequestriert. Zusätzlich halten sich in diesem Bereich viele Makrophagen auf, die Bakterien und andere Parasiten aus der Blutstrombahn entfernen. Die Milz produziert einige sehr wichtige Faktoren, die zur effektiven Phagozytose erforderlich sind. So binden sich das Opsonin an Bakterien und Tuftsin an Makrophagen und erleichtern dadurch die Phagozytose von eingekapselten Bakterien wie Pneumokokken und Meningokokken.
Milzverlust
Nach einem Milzverlust treten im peripheren Blutbild vermehrt pathologisch verformte Erythrozyten mit Einschlusskörpern auf, weil sie nicht mehr durch die Milz sequestriert werden. Außerdem steigt temporär die Thrombozytenzahl stark an. Sie erreicht bereits innerhalb von ein bis zwei Wochen ihr Maximum, normalisiert sich aber später wieder. Immunologisch offenbart sich eine zunehmende Abwehrschwäche, weil unter anderem weniger IgM, Opsonin und Tuftsin produziert wird und auch die T-Zellen in ihrer Funktion eingeschränkt sind.
Dadurch sind die Patienten nach einer Splenektomie besonders anfällig für Infektionen, die sich bei einigen bis zur Sepsis steigert. Dieses OPSI-Syndrom (overwhelming post splenectomy infection) tritt bei 1–8 % nach einer Splenektomie auf, wobei das Risiko für Kinder unter 15 Jahren eher im oberen Bereich und bei Erwachsenen im unteren Bereich liegt. Die Infektion tritt zu 50–70 % innerhalb der ersten beiden postoperativen Jahre auf, sie kann sich aber noch Jahrzehnte später manifestieren. Die typischen Erreger (ca. 75 %) sind Haemophilus influenza, Streptococcus pneumoniae oder Neisseria meningitidis. Nach einem unspezifischen Krankheitsbeginn entwickelt sich innerhalb von Stunden ein schweres septisches Krankheitsbild, dass nicht selten mit einer disseminierten intravasalen Koagulopathie einhergeht. Das OPSI-Syndrom geht mit einer hohen Sterblichkeit von 10–30 % einher. Bei klinischem Verdacht ist deshalb sofort mit einer hochdosierten Antibiotikagabe zu beginnen. Während dazu früher vorwiegend Penicillin gegeben wurde, werden heute wegen der zunehmenden Penicillinresistenz Ampicillin/Clavulansäure und Cephalosporine bevorzugt.
Um das Infektionsrisiko zu verringern, das besonders bei Kindern erhöht ist, ist eine Impfung gegen Meningokokken, Pneumokokken und Haemophilus Influenza Typ B indiziert. Wenn eine elektive Splenektomie geplant ist, dann wird zwei Wochen vorher geimpft. Bei unvorhergesehener oder notfallmäßiger Splenektomie wird eine Impfung erst nach frühestens zwei Wochen empfohlen, weil die postoperative Immunsuppression die Immunantwort auf die Vakzine abschwächt. Die Impfung kann nach 10 Jahren wiederholt werden.